对于血透患者来说,动静脉内瘘是其赖以生存的“生命线”,因为它是血液透析的重要血管通路。
然而随着血液透析次数的增多,年限的延长,这条“生命线”在不间断的使用过程中,很容易出现各种问题,使得血液透析治疗无法顺利进行。
血管狭窄、血栓形成是动静脉内瘘常见的并发症,也是导致内瘘失去功能的重要原因。当血管堵塞或狭窄时就会致使血流量低,导致透析不充分甚至无法透析,严重影响透析效果和患者生命质量,不及时处理甚至还可能危及生命。
患者关先生是黄山首康医院的“常客”,每周都会有3天来到血液透析科进行维持性血液透析治疗,但几天前的治疗却突然发现了意外情况。
那天,关先生和往常一样来到血液透析科,和身旁的“老朋友们”打完招呼,接受各项透析前检查,准备上机完成当日的透析时,血液透析科王文静主任却发现关先生的动静脉内瘘处连续性震颤音消失。
正常情况下,通畅的内瘘可以触及连续性震颤音和血管杂音,但一旦出现血管狭窄、血栓,震颤音和血管杂音便会减弱甚至消失。
初步判断关先生已经出现内瘘闭塞,血液透析科医生立即联系黄山首康医院肾内科医生进行会诊,沟通后将其紧急收住肾内科治疗。
肾内科副主任医师丁磊对关先生进行内瘘血管彩超检查,发现关先生左头静脉吻合口近心端0.5cm-10cm处有4处严重狭窄,离吻合口处近心端10cm处有血栓形成,需尽快手术治疗,打通这条“生命线”。
肾内科汪涌主任、陶胜来副主任医师和丁磊副主任医师经过讨论,详细评估病情和探讨手术方案后,决定由丁磊主任为关先生实施「动静脉内瘘血栓溶栓术+球囊扩张术」。
经与关先生家属沟通,排除手术禁忌并完善术前准备后,丁磊主任与陶胜来主任在介入科团队的配合下,在介入室为关先生进行手术。
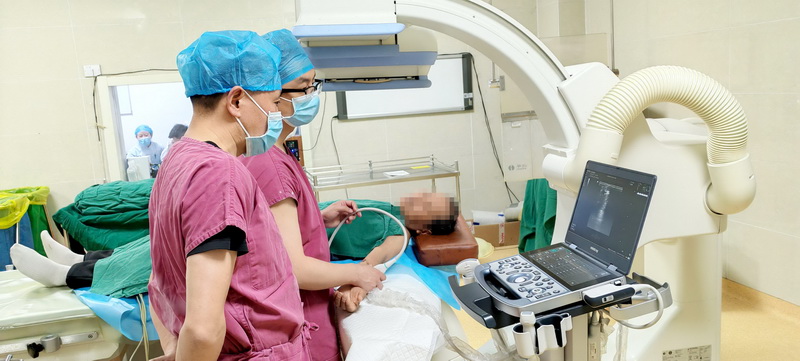
在超声引导下,丁磊主任经皮穿刺血管,置入穿刺鞘,经导管直达病变部位进行尿激酶溶栓,置入导丝,沿导丝将球囊输送至血管狭窄病变处,再使用压力泵打开球囊,将狭窄的病变扩张。
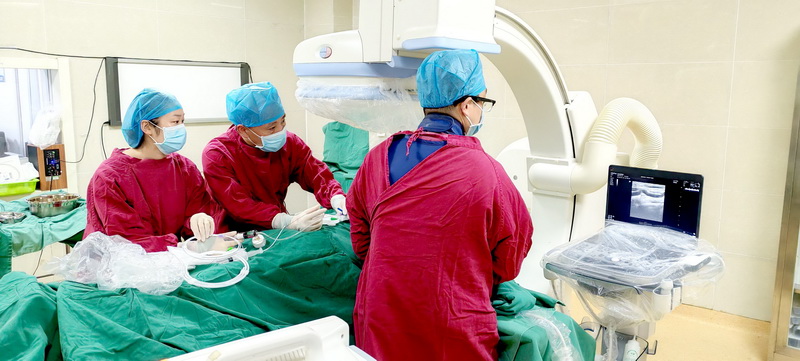
溶栓+球囊扩张后,堵塞的血管立即被疏通,复查彩超显示关先生内瘘里的血栓消失,血管狭窄解除,恢复了往日的血流,超声复测内瘘血流丰富,流量和血流信号都达到正常值,满足透析需求,血管造影检查提示内瘘及中心静脉均通畅,手术顺利结束。术后第二天,关先生顺利完成了血液透析治疗。
什么原因会导致动静脉内瘘闭塞?
1、血栓形成是导致动静脉内瘘闭塞的主要原因;
2、由于动静脉内瘘本身的原因,静脉血管内膜增生会导致管腔狭窄,肢体受压、反复穿刺也会导致血管内膜损伤,引起管腔狭窄,这些狭窄都会引起血流不畅,导致血栓的形成。
3、血压急剧下降、不当穿刺及压迫等均是导致血栓形成的原因;
4、此外内瘘感染、动脉瘤、心力衰竭或心动过缓等均是导致动静脉内瘘闭塞的原因。
动静脉内瘘“堵”了怎么办?
一旦发现动静脉内瘘震颤减弱或消失应及时就诊,可采用局部溶栓与手术取栓两种方法。手术取栓可采取开放手术切开取栓和介入微创治疗。
什么是动静脉内瘘球囊扩张术?
动静脉内瘘球囊扩张术是介入微创手术的一种,就是在数字减影血管造影(DSA)或超声的引导下,经皮穿刺动静脉内瘘,送入球囊扩张导管,对血管的狭窄部分进行扩张,使狭窄部位恢复正常的血管内径。动静脉内瘘球囊扩张术不仅仅能扩张狭窄病变,还可以将闭塞的病变重新开通,结合溶栓药物溶解血栓以及使用专用器械取出血栓。
动静脉内瘘球囊扩张术的优点?
1、全程在超声引导下进行,它具有操作简单、成功率高、不良反应少、不消耗血管资源等优点;
2、无切口,仅为穿刺点,失血少,尤其对于慢性肾脏病人群,免疫力低下、营养状况差,微创手术可以极大限度地降低开放手术创口大、伤口愈合不良的风险;
3、术后即可进行血液透析;
4、动静脉内瘘球囊扩张术后内瘘内径就能明显增宽、血流量明显增大,满足患者的透析需求,方便患者,延长内瘘生命,减少经济负担。
动静脉内瘘球囊扩张术的适应症?
1、超过50%的血管狭窄,伴有内瘘自然流量小于500毫升/分钟、透析静脉压升高、穿刺困难、透析充分性下降;
2、引起血液动力学明显改变的静脉狭窄;
3、血管瘤样扩张近心端的狭窄病变;
4、肿胀手综合征。
目前,黄山首康医院肾内科已常规开展动静脉内瘘球囊扩张术,并连续帮助医院及周边地区多名血透患者延续“生命线”,延长内瘘寿命,减少外出就医的不便和经济负担。

同时,专家提醒血液透析患者平时要注意保护动静脉瘘血管,所穿衣袖应宽松,内瘘侧手臂勿负重、受压,勿输液、输血和测量血压,也要学会简单的自我监测技能,平时多关注内瘘处搏动及震颤情况,如发现内瘘处震颤减弱甚至消失,应立即来院诊治,及时处理!
